変形性膝関節症の診断と治療法は?手術は必要?
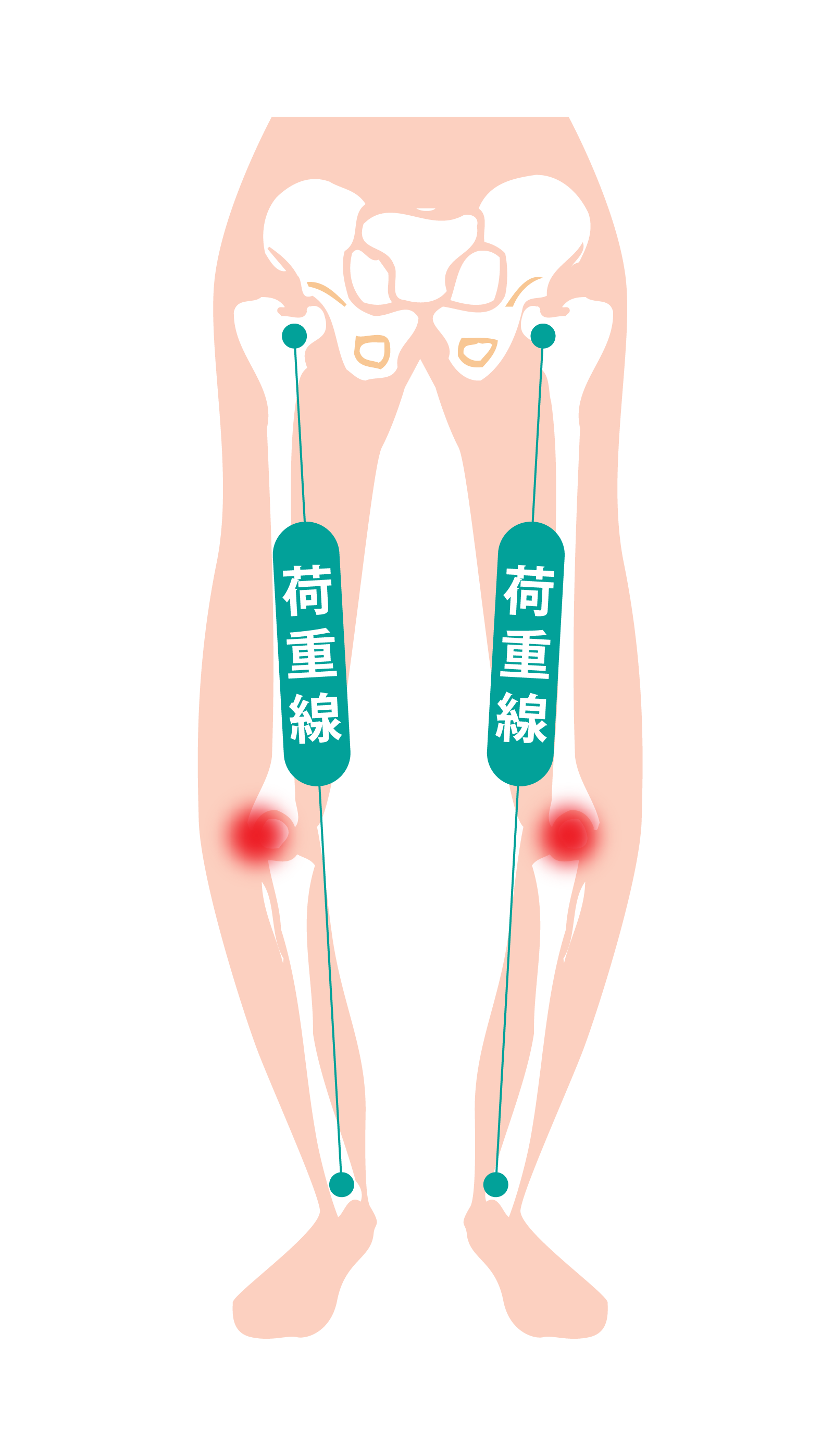
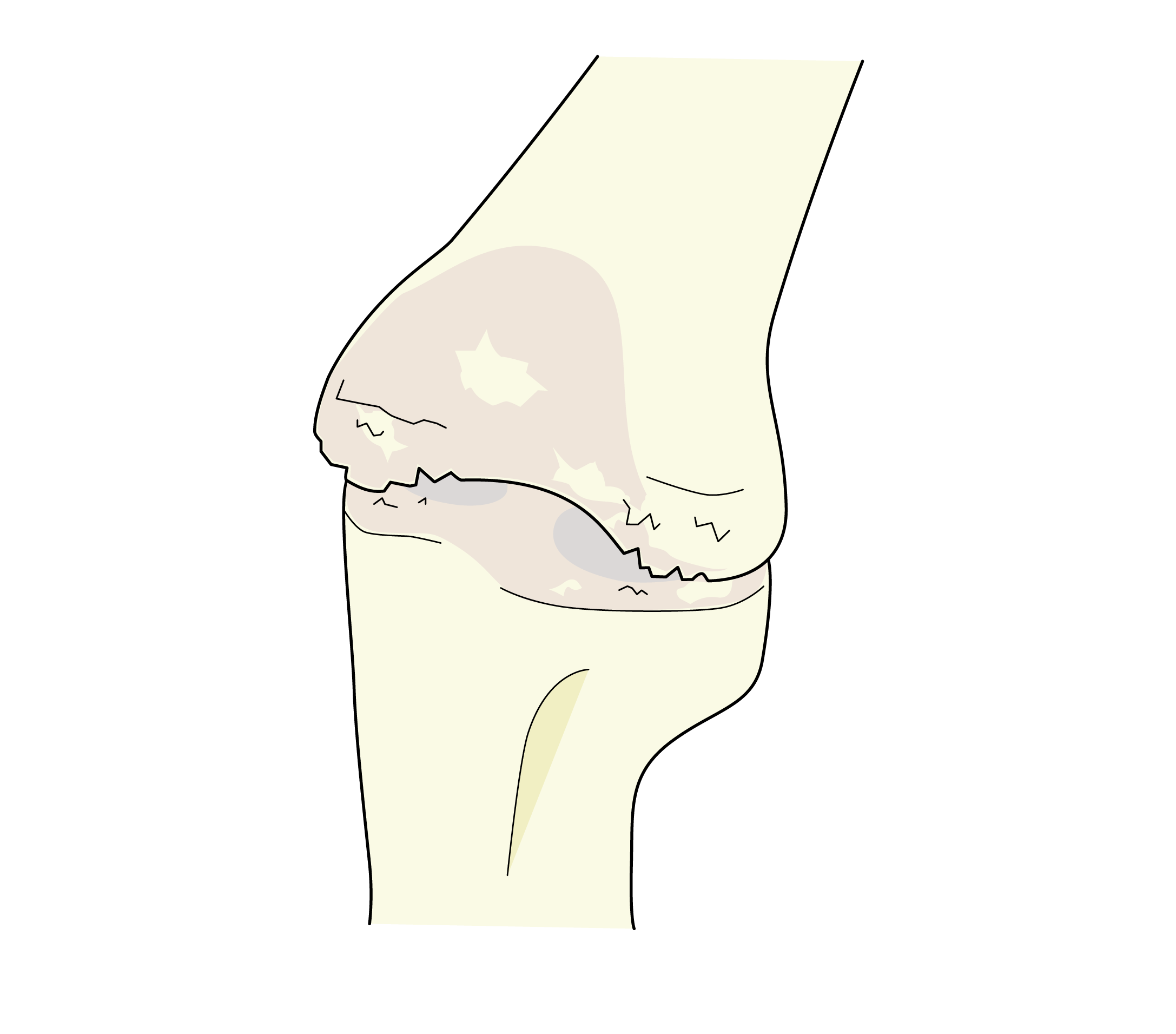
変形性膝関節症は、膝関節の軟骨がすり減るために膝の痛みや腫れが生じ、膝関節の動きが悪くなり歩行しづらくなる疾患です。
膝関節の軟骨は、一度損傷してしまうと自然に修復されることはありません。
したがって、変形性膝関節症を放置すると、症状は改善と増悪を繰り返しながら進行し、徐々に日常生活に支障をきたすようになります。
また、膝の痛みのために体を動かすことが減ると、心血管障害や糖尿病、腎障害などの病気や認知症の発症リスクにつながる可能性があります。
このことから、変形性膝関節症では早期に膝関節の状態を確認し、進行を遅らせ、症状を和らげるための治療が重要です。
このページでは、変形性膝関節症の診断や治療方法について、詳しく解説します。
関連記事
変形性膝関節症とは?痛みなどの症状や治療、予防法と対策も網羅
変形性膝関節症は、膝関節の軟骨がすり減り、歩行などの動作開始時に痛みを感じるようになる疾患です。放置すると介護が必要になる場合があり、早期に治療を開始することが大切です。このページでは痛みなどの症状や治療法などについて解説します。
変形性膝関節症の原因や症状は?なりやすい人とは?
変形性膝関節症になると痛みなどで日常生活に影響がでることがあります。変形性膝関節症はどのようにして発症するのでしょうか。どのような人がなりやすいかについても、解説します。
変形性膝関節症の診断について
変形性膝関節症の診断はどのように行われる?
変形性膝関節症の診断は、問診と診察、画像検査を組み合わせて行います。
問診
- 痛みの程度、いつごろから症状が出たか、どのようなときに症状が出やすいかなどをお聞きします。
- 今までかかった病気やけが、生活習慣などについても確認します。
診察
- 歩行の状態(杖の有無、かばっているかなど)を観察します。
- 診察台で膝の変形や腫れの有無、関節の可動域、痛みのあらわれる部分や圧痛点、膝の安定性などを評価します。
※圧痛点…膝を触診し圧痛点を確認することで、痛みが関節由来(半月板断裂や脆弱性骨折など)なのか、周囲の筋・腱由来(膝蓋腱炎、大腿四頭筋腱炎、鵞足炎、腸脛靭帯炎など)なのかをある程度診断可能です。実際に膝関節に変形を伴う患者さんでも、鵞足炎(膝関節内側よりも3~4cmつま先側)が主な症状であることは意外と多いです。
画像検査
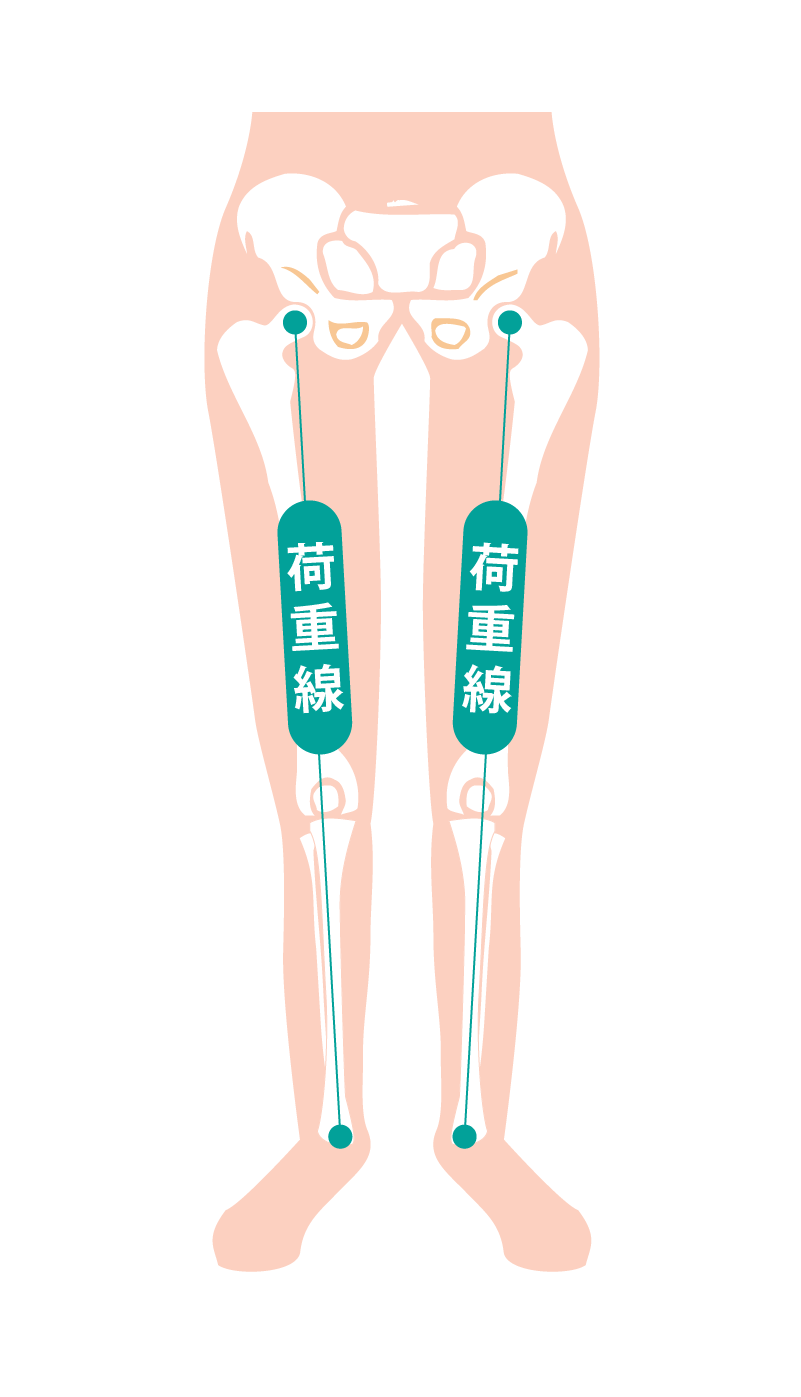
- レントゲン(全体像を捉える) ※立位(立った状態)での撮影が重要です!
- 骨の変形、骨棘(骨のとげ)の有無を確認します。
- 立位撮影でO脚やX脚の程度や関節の隙間(軟骨の厚み)を評価します。
- MRI(詳細な病態評価) ※早期診断や原因病変の特定に有用です!
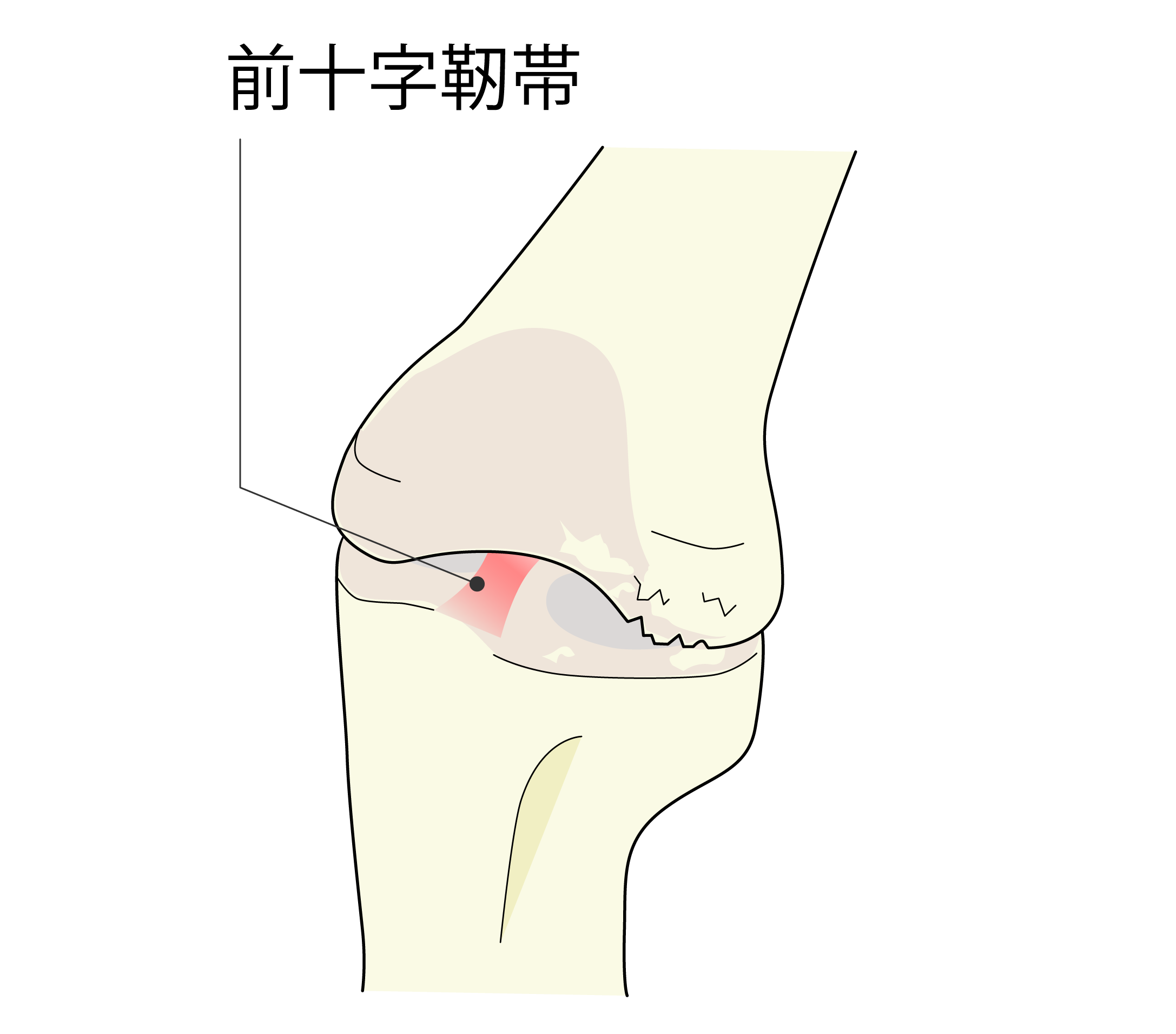
- 軟骨損傷の程度、靭帯・半月板の変性・断裂や骨髄浮腫(骨まで及ぶダメージ)の有無を確認します。
- 超音波検査(動的評価がリアルタイムに可能)
- 膝関節周囲筋・腱付着部の炎症(膝蓋腱炎、大腿四頭筋腱炎、鵞足炎、腸脛靭帯炎など)、半月板逸脱(半月板が関節内からはみ出した状態)などを評価します。
- その他の検査
- 膝に「水がたまる(関節水腫)」場合、感染症や他の病気が原因でないかを確認するために、関節液を採取してその成分を調べることがあります。
-
関節のお水を抜くと癖になると聞きましたが…?
-
水を抜くことで癖になることはありません。
変形性膝関節症における関節水腫の原因
膝関節内の滑膜組織(関節液を作る組織)が摩耗した軟骨片(軟骨の削りかす)を見つけると、関節液を増やして溶かそうとします(いわゆる”お水が溜まる状態”=関節水腫)。関節水腫が続くのは、原因となる軟骨摩耗が続いているためです。
したがって、関節穿刺(関節内のお水を取り除く)やヒアルロン酸注射(軟骨・半月板の栄養・保護)の継続、非ステロイド性抗炎症薬(痛み止め)の外用・内服、運動・活動制限などで治療を行っても水腫が改善しない場合は、背景にある半月板・靭帯断裂の有無を確認するために、MRIによる精査を行うことが推奨されます。
変形性膝関節症の治療について
変形性膝関節症の治療はどのように行われる?
変形性膝関節症の治療法には、大きく分けて2つの方法があります。
1つは保存的治療で、手術をせずに運動や薬を使って痛みなどの症状を和らげる方法です。もう1つは外科的治療で、手術により症状を引きおこしている原因そのものを治療する方法です。
医師は患者さんと相談し、患者さんの症状の進行度や生活スタイルに応じた治療の方法を検討します。基本的には膝の痛みを改善する保存療法が選択されます。
保存療法で十分効果が見られない場合や、半月板変性・断裂があり今後数年で病状の悪化が予想される場合、関節内遊離体※による膝のひっかかり・痛みを伴う場合は、手術が必要になることがあります。
※関節内遊離体…何らかの原因ではがれた骨や軟骨のかけらのことです。これが膝関節に移動して挟まることで関節の摩耗を起こすことがあります。「関節ねずみ」と呼ばれることもあります。
保存的治療について
初期段階では、痛み止めの内服薬や外用薬を使用します。
必要に応じて関節内の潤滑をよくして摩擦を軽減するために、ヒアルロン酸関節内注射を継続して行います。
また、大腿四頭筋※の強化訓練や関節可動域改善訓練などの運動療法、減量は必須です。
血行を促進して痛みを緩和するための温熱療法も行われる場合があります。
保存・手術療法を問わず、運動療法、減量は治療の根幹です(下肢の筋力が弱いことや高BMIは、術後成績の不良因子です)。
また、足底板やサポーターなどの膝装具の装着により、負担の軽減を図ることもあります。

最近では変形が軽度〜中等度の方に対して、PRP療法(自己血を遠心分離し濃縮された修復因子・細胞を関節内に注入する治療法(※自由診療))が、除痛・抗炎症効果を発揮することが報告されています。
※大腿四頭筋…太もも前面にある、膝をまっすぐに伸ばす動作や立ち上がり・階段で踏ん張る際に働く筋肉です。この筋力が向上することで膝関節が安定し、半月板や軟骨への負担が軽減するため、痛みや機能改善が期待されます。
日本の研究[1]においても、大腿四頭筋力が弱いと膝関節症の発症・進行リスクが高まる(女性2.4倍、男性2.8倍 ※大腿四頭筋力の強い方と比較して)との報告があります。
外科的治療(手術)について
手術治療としては、関節鏡手術やO脚・X脚を矯正する膝関節周囲骨切り術(主に脛骨近位骨切り術)、または人工膝関節置換術があります。
最近では変形性膝関節症の進行予防のためにより早期からの治療介入がなされ、鏡視下半月板縫合・制動術(変性・断裂し逸脱した半月板を縫合し、関節中央部に制動して半月板機能再建を図る手技)が単独または骨切り術との併用で行われています。
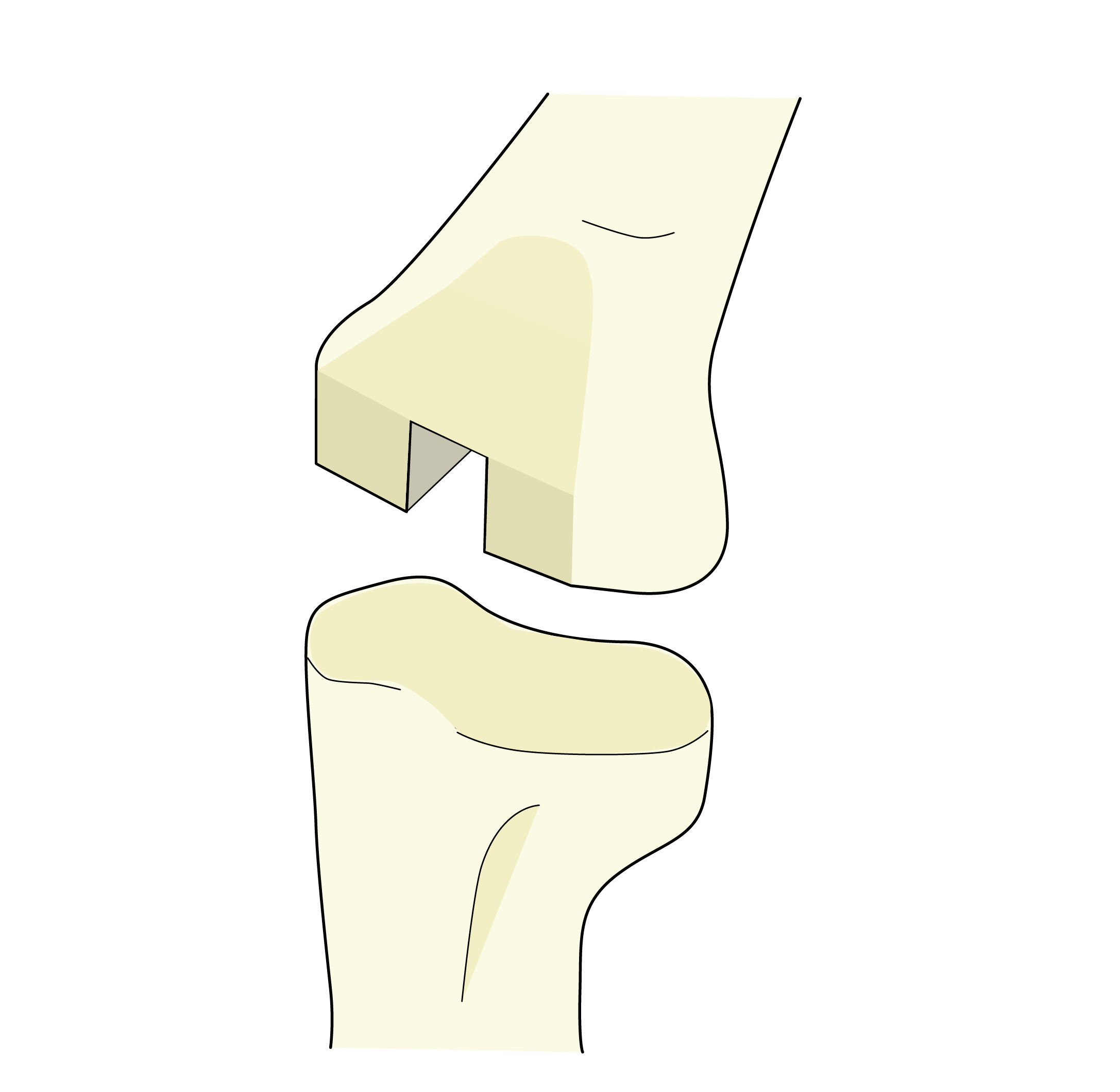
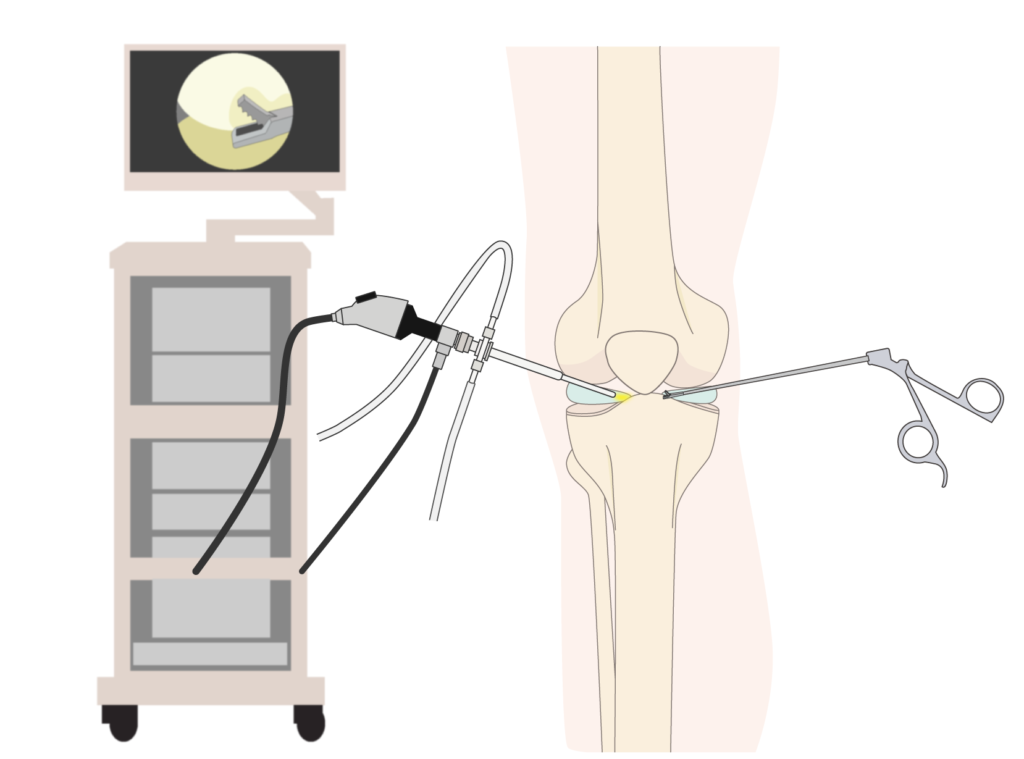
関節鏡(内視鏡)手術
変形性膝関節症の初期段階で、半月板断裂が関与している場合に行われます。
1cm弱の手術創数カ所のみで手術を行うことができる低侵襲治療であり、4mm径のカメラを膝関節内に挿入して、損傷した半月板・軟骨や滑膜炎に対して治療を行います。
半月板切除は変形性膝関節症の発症・進行リスクを高めるため、半月板断裂に対しては縫合して温存を試みます。
しかし、治癒が期待できない部位や断裂形態の場合は、最小限の範囲で切除することがあります。

関節鏡視下手術のイメージ図
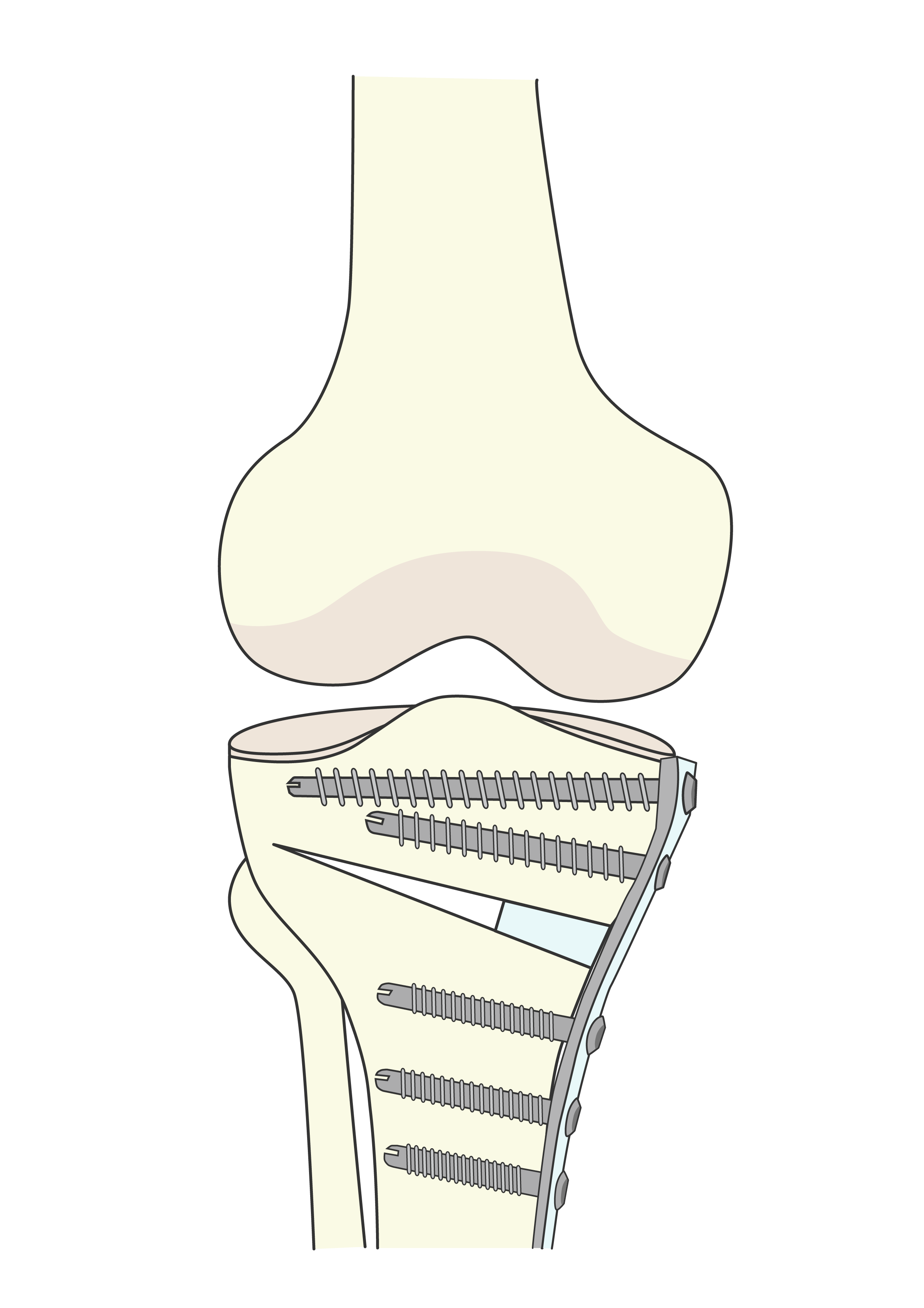
脛骨近位骨切り術(HTO:high tibial osteotomy)
軽度から中等度の内側型膝関節症で、肉体労働やスポーツを希望される活動性の高い40~60歳代の患者さんに適しています。
最近では、変形性膝関節症の発症・進行の原因となる内側半月板変性断裂(後根断裂など)があり、O脚を伴う場合に、半月板が治癒しやすい環境を整え変形の進行を予防するために、関節鏡下半月板手術(修復、制動、切除)と同時に行われることが増えてきています。
内側に傾斜した脛骨関節面(主なO脚の原因)を直角近くまで矯正し、プレートやスクリューで固定して、膝関節内側にかかる荷重を軽減する手術です。
骨切りの術式や半月板処置内容により、術後の荷重制限やリハビリの内容が変わります。
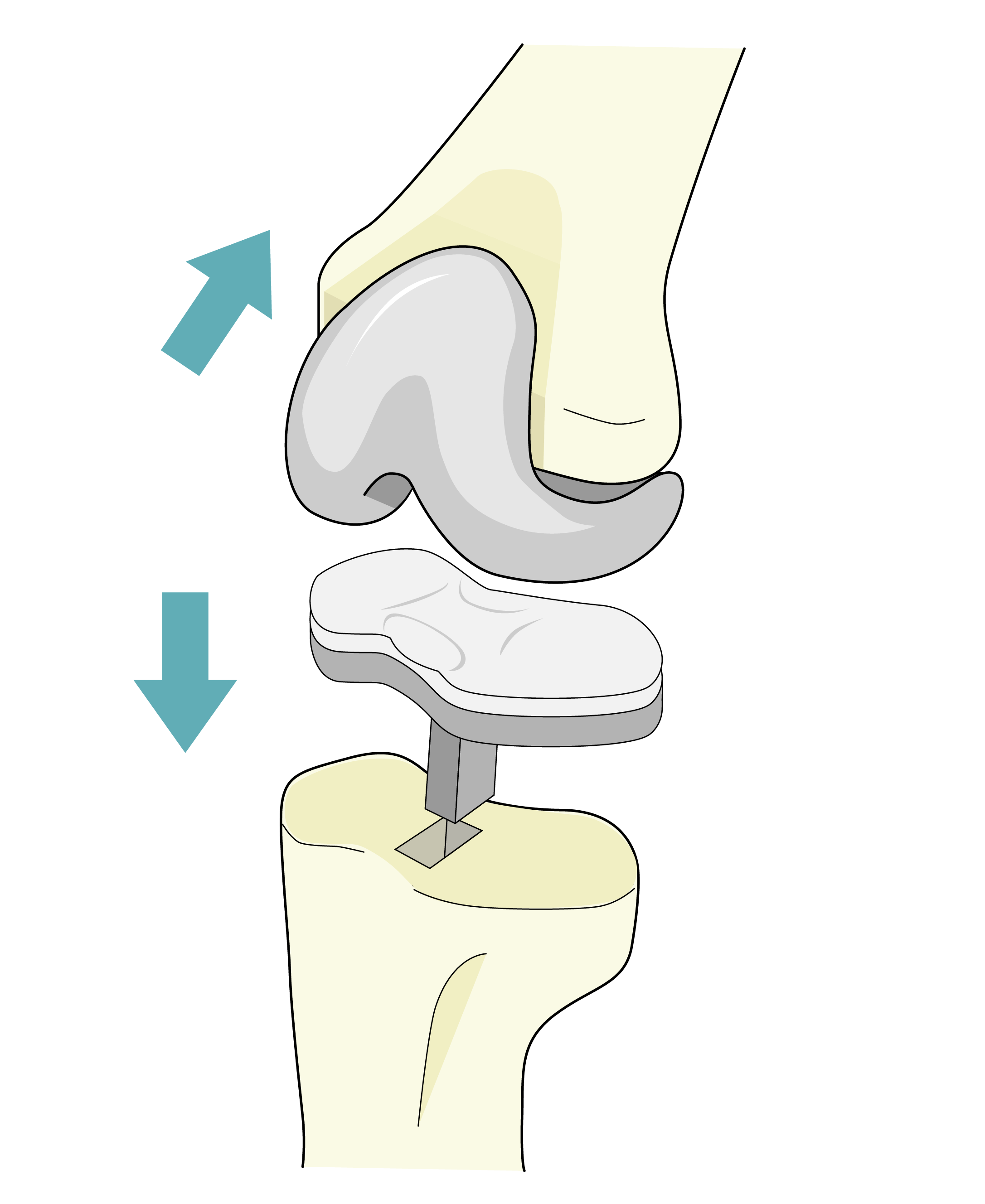
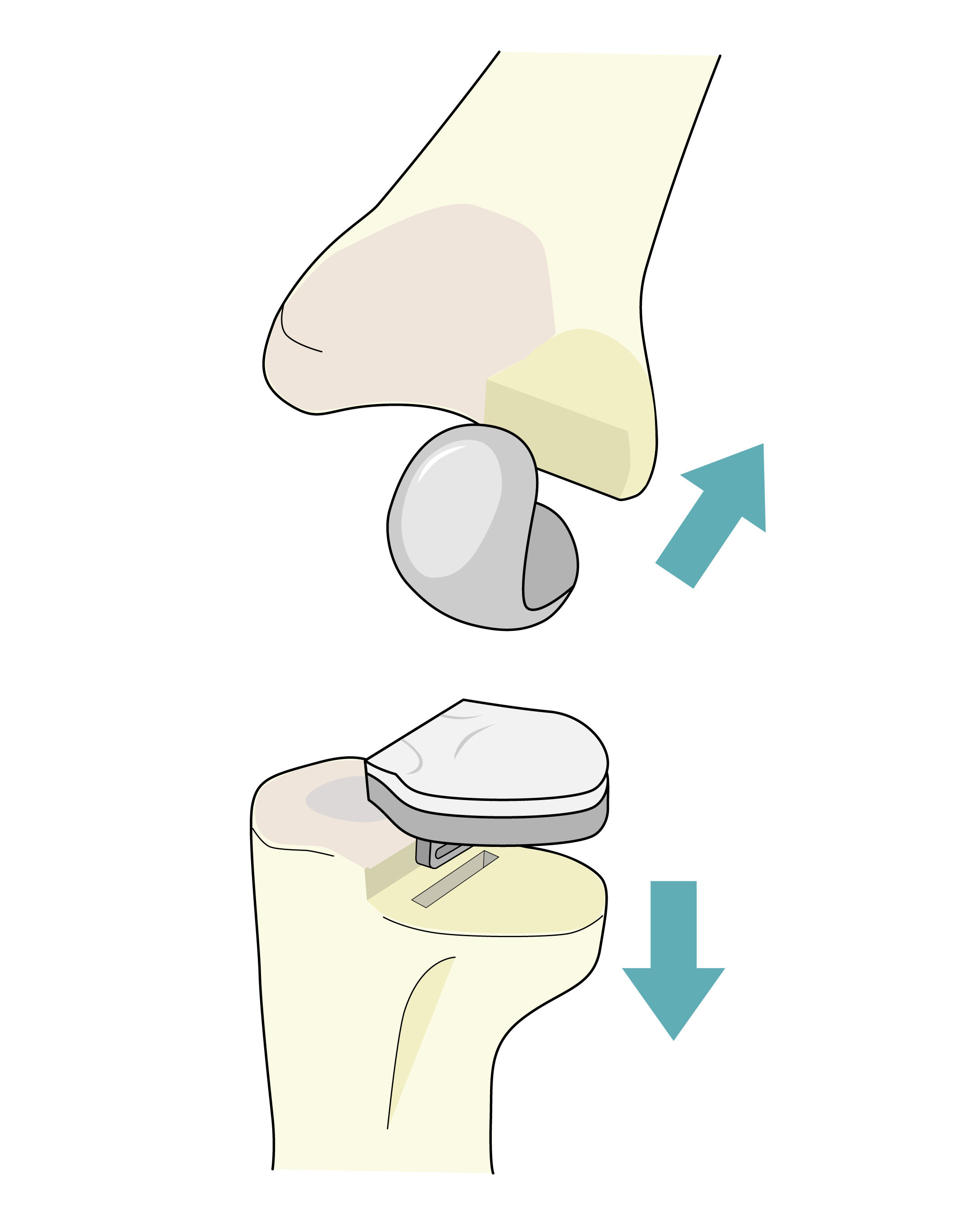
人工膝関節置換術(TKA)
膝関節全体の表面を人工関節に置き換える手術です。
変形性膝関節症が進行し、保存療法では改善しない70歳以上の方が主な適応となります。
TKAは術後の痛みが比較的強い手術とされますが、最近では神経ブロックや複数の鎮痛薬を併用することで以前と比べて痛みが軽減されるようになっています。
手術翌日から歩行訓練を行い、2~3週間で退院できるようリハビリ(筋力強化や関節可動域訓練)を進めていきます。退院後もリハビリを継続することでさらなる機能改善が見込まれます。
人工膝関節単顆置換術(UKA)
膝関節の内側や外側の一部を置き換える手術です。
膝の内側・外側のいずれか一方だけが損傷している中等度の変形のある患者さんが良い適応です。
膝関節の一部分のみ(主に内側)を置き換えるため、TKAと比較して靭帯機能が温存され、自然な膝の動きが残ります。
術後の腫れや痛みも少なく、一般的には術後1~2週間で自宅退院が可能となります。
変形性膝関節症の治療には、大きくわけて保存的治療と外科的治療があります。
どちらの方法を選択するにしても、運動療法と減量は必須となります。
最近ではロボット支援手術が行える施設も少しずつ増えてきており、これまで以上に個々の患者さんにあわせた手術が可能となってきています。
膝の痛みは放置すると症状が進行し、生活に影響を及ぼす場合があるため、早期のうちにお近くの膝関節外科を専門とする医師にご相談ください。
参考サイト
- 日本整形外科学会(https://www.joa.or.jp/)
- 変形性膝関節症ガイドライン2023(https://minds.jcqhc.or.jp/summary/c00793/)
- JOANR年次報告 2022年度版 (https://www.joa.or.jp/joa/files/JOANR_annual_report_2022.pdf)
参考文献
- [1]Takagi S, Omori G, Koga H, Endo K, Koga Y, Nawata A, et al. Quadriceps muscle weakness is related to increased risk of radiographic knee OA but not its progression in both women and men: the Matsudai Knee Osteoarthritis Survey. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA 2018;26(9):2607-14. https://doi.org/10.1007/s00167-017-4551-5.
この記事を書いた人
- 主任医長
- 卒後臨床研修副プログラム責任者
- 日本整形外科学会 専門医
- 日本スポーツ協会公認スポーツドクター

当院での受診をご希望の方へ
整形外来は2024年1月から紹介予約制で診療をおこなっています。
初診の方は、かかりつけの医療機関やクリニックの先生を通じて、ご予約の上でご来院ください。
詳細は下記ページをご確認ください。